In letteratura troviamo ampio consenso sulla relazione a doppio filo tra diabete e parodontite: chi è affetto da parodontite mostra un peggior controllo glicemico e un aumento delle complicanze legate al diabete, così come in un soggetto con pre-diabete o diabete mellito di tipo 2 (DMT2) si assiste a un peggioramento della malattia parodontale e una guarigione più difficoltosa in seguito alle terapie.

A novembre 2020 è stato pubblicato il documento congiunto tra SIdP AMD e SID per la diagnosi precoce di parodontite e DMT2: in questo atto si delinea il percorso per l’intercettazione precoce di queste due patologie legate bi-direzionalmente, sia da parte del professionista dentale, sia per il diabetologo.
La diagnosi di DMT2 avviene sovente quando questo è già conclamato e le sue complicanze sono manifeste; lo studio dentistico può essere un setting ideale per la diagnosi precoce dei disturbi metabolici come il diabete: non solo perché è tra le strutture medico-sanitarie più spesso frequentate dalla popolazione, ma anche perché la malattia parodontale ha un’elevata prevalenza; questo atteggiamento proattivo renderebbe odontoiatri e igienisti dentali delle vere e proprie sentinelle che possono influire positivamente sulla salute dei pazienti, apportando anche un contributo importante alla salute pubblica e i suoi costi.
Questo articolo vuole dare una panoramica del suddetto percorso di intercettazione precoce del pre-diabete e DMT2 all’interno dello studio dentistico e alcuni spunti su come questo possa essere concretamente inserito nel piano di trattamento della parodontite di cui l’igienista dentale è uno dei protagonisti.
PARODONTITE E SALUTE SISTEMICA: PERCHE’ FOCALIZZARSI SUGLI STILI DI VITA è PARTE DEL PERCORSO DI CURE
Gli igienisti dentali sono figure professionali che si dedicano in prima linea al trattamento delle malattie parodontali: la sola terapia non chirurgica è efficace nel preservare gli elementi dentari in casi di parodontiti incipienti (stadio 1 e 2).
Secondo le linee guida del trattamento della parodontite stadio 1-3, una fase importante del percorso terapeutico risulta essere quella di counseling, la quale conta momenti cruciali in cui il professionista si dedica a promuovere un cambiamento positivo non solo nel raggiungere un adeguato controllo del biofilm domiciliare, ma anche nello stile di vita del paziente.
A questo proposito, controllare l’infiammazione sistemica può condurre a una miglior risposta da parte dell’ospite nei confronti del processo patologico della parodontite: questo obiettivo passa indubbiamente attraverso un cambiamento virtuoso degli stili di vita, a partire dalla dissuasione al fumo, al miglioramento della propria alimentazione, fino alla promozione di una costante attività fisica; tutti questi aspetti, inoltre, sono alla base della prevenzione della sindrome metabolica, delle malattie cardiovascolari e del diabete.
La parodontite, infatti, impatta sulla salute sistemica attraverso un duplice meccanismo: da un lato i batteri parodontopatogeni possono migrare attraverso il flusso ematico gengivale verso distretti lontani del corpo ed esprimere i loro fattori di virulenza; dall’altro lato lo stress perpetuo mediato dalle citochine infiammatorie protagoniste della patogenesi della parodontite grava sulla salute generale dell’individuo. Questi due processi rappresentano il razionale della periomedicine.
Conseguentemente, la terapia delle malattia parodontali può adoperare un aumentato benessere per l’organismo.

In quest’ottica, nel percorso terapeutico della parodontite il professionista dovrebbe attuare un atteggiamento proattivo fin dalle prime fasi di raccolta dei dati: al fianco della rilevazione degli indici nella cartella parodontale, lo status radiografico e fotografico, dovrebbe figurare un momento di intervista al paziente con domande dedicate alla sua anamnesi generale e storia familiare, nonché riguardanti il suo stile di vita (abitudini alimentari, attività fisica settimanale, tabagismo, livello di stress percepito).
Sulla base di queste informazioni raccolte, è possibile mettere in atto efficacemente anche il percorso screening che figura nel documento congiunto per la diagnosi precoce di diabete, nonché un counseling personalizzato.
IL DOCUMENTO: SIDP-SID-AMD: QUALI SONO I CRITERI PER INDIRIZZARE IL PAZIENTE A UNO SCREENING DIABETOLOGICO?
I casi di DMT2 non diagnosticato in Italia risultano ammontare all’incirca a 1 milione e mezzo: questa patologia può rimanere lungamente asintomatica, e le sue complicanze (vascolari, oculari, nefrologiche e neurologiche) si possono verificare già in condizioni di prediabete. In questo ultimo scenario, inoltre, sappiamo che un tempestivo intervento sugli stili di vita può condurre a un ritardo o addirittura alla prevenzione dell’insorgere della vera e propria patologia diabetica.
Nel documento congiunto viene stabilito il percorso per la diagnosi precoce del DMT2 all’interno dello studio odontoiatrico, così come della parodontite da parte del diabetologo.
Inoltre, nel caso del paziente affetto da parodontite, occuparsi dell’aspetto metabolico a partire dall’intervista anmnestica risulta essere coerente anche per quanto concerne la nuova classificazione della parodontite, in quanto nel grading della patologia figura proprio il livello di emoglobina glicata.
Lo screening per il diabete si concretizza con tre possibili tipologie di esami:
- Glicemia a digiuno ≥126 mg/dl confermato in almeno due diverse occasioni: questo test misura il livello di glucosio nel sangue dopo un periodo di digiuno di almeno 8-10 h
- OGTT: Glicemia ≥200mg/dl due ore dopo carico orale di glucosio (eseguito con 75 g.)
- Emoglobina Glicata : HbA1c ≥48 mmol/mol (6.5%) (con dosaggio standardizzato dell’HbA1c). Questo test risulta essere il più utilizzato e condiviso, dato che misura la glicemia negli ultimi 3 mesi passati.
è possibile individuare delle categorie di pazienti a rischio per lo sviluppo della patologia diabetica direttamente in poltrona e inviarle verso la realizzazione di test di screening.
Pertanto, dovrebbe essere sempre raccomandato di indagare sulle propria glicemia a chi possiede un indice di massa corporea (BMI) di 25 e almeno una delle seguenti condizioni:
– familiarità di primo grado per diabete tipo 2 (genitori, fratelli)
– inattività fisica
– appartenenza a gruppo etnico ad alto rischio
– ipertensione arteriosa (≥140/90 mmHg) o terapia antipertensiva in attobassi livelli di colesterolo HDL (<35 mg/dl) e/o elevati valori di trigliceridi (>250 mg/dl)
– nella donna: parto di un neonato di peso >4 kg o pregresso diabete gestazionale
– sindrome dell’ovaio policistico o altre condizioni di insulino-resistenza estrema come l’acanthosis nigricans
– evidenza clinica di malattie cardiovascolari
– HbA1c ≥39 mmol/mol (5.7%), IGT o IFG in un precedente test di screening
infine, anche in assenza delle condizioni sopra citate, a tutti i soggetti sopra i 45 anni e affetti da parodontite è raccomandato sottoporsi a test di screening per il diabete.
Se i test di screening risultassero normali, questi dovrebbero essere comunque ripetuti ogni 3 anni.
SPUNTI PRATICI PER L’INTERCETTAZIONE DEI DISORDINI METABOLICI DA INSERIRE ALL’INTERNO DEL PERCORSO TERAPEUTICO
Nell’ottica di un approccio olistico al trattamento della parodontite, risulta fondamentale la condivisione con il paziente di informazioni relative all’impatto delle malattie parodontali sulla salute generale mediante una comunicazione efficace e empatica; questo atteggiamento può aumentare la consapevolezza del paziente e potenzialmente condurlo a una maggiore adesione alle nostre terapie.
Registrare in fase iniziale un’intervista accurata, che consenta al professionista di intercettare anche eventuali problematiche di salute generale, o il rischio di incorrervi, costituisce la base per realizzare questi obiettivi.
In particolare si dovrebbero chiedere al paziente:
- informazioni relative alla salute generale attuale: patologie diagnosticate, farmaci assunti, ma anche malesseri percepiti nell’ultimo periodo. Per le pazienti donne se hanno avuto diabete gestazionale, parto con bambino > 4kg o se affette dalla sindrome dell’ovaio policistico
- informazioni riguardo alla storia familiare, specificatamente per malattie cardiovascolari e diabete ( riguardanti parenti prossimi come genitori o fratelli/sorelle)
- informazioni sullo stile alimentare, come tipo di alimentazione seguita (es.vegetariana, vegana, onnivora), apporto giornaliero di frutta e verdura, consumo di alcolici e consumo di zuccheri
- Informazioni sull’attività sportiva settimanale eseguita
- registrare peso e altezza per il calcolo del Body Mass Index (BMI)
- Ottenere informazioni sul livello di stress auto-percepito (es. “quanto si sente stressato da 1 a10?”, oppure sottoponendo questionari dedicati come il Percieved Stress Scale di Cohen)
- chiedere al paziente se è in possesso di copia degli ultimi esami ematochimici effettuati
Inoltre, sarebbe anche possibile in studio:
- Misurare la circonferenza addominale
- Misurare la pressione arteriosa
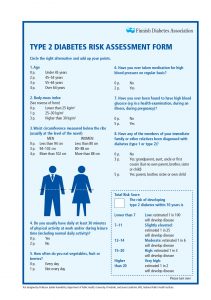
Una volta collezionati questi dati, se dovesse esserci un sospetto di diabete sulla base delle categorie a rischio sopra riportate, o se il paziente avesse più di 45 anni con parodontite, il professionista può sottoporre al paziente il questionario da compilare per il rischio diabetologico (Diabetes Risk Assesment Form, figura 1)
Successivamente:
- può essere rilevata l’emoglobina glicata in studio se in possesso di un macchinario preposto
- si può inviare al medico di base il paziente richiedendo l’esecuzione di esami ematochimici in cui vengano analizzati: l’emoglobina glicata (HbA1c), la colesterolemia (colesterolo LDL, HDL e totale), la PCR (proteina C-reattiva, indicatore dell’infiammazione sistemica) e i trigliceridi.
I livelli di emoglobina glicata di riferimento sono:
Normale: HbA1c < 5,6% (<39 mmol/mol)
Pre-Diabete: HbA1c 5,6%-6.5% (39 mmol/mol-48mmol/mol)
Diabete: HbA1c > 6.5% (> 48 mmol/mol)
Nel caso in cui il paziente affetto da parodontite presenti una qualche alterazione del metabolismo del glucosio, è importante informarlo dei benefici che la terapia della parodontite può promuovere nei confronti di questa condizione.
Nella review di Madianos et al.del 2018 la terapia non chirurgica ha condotto a una riduzione dell’HbA1c dal 0,27%-0,48% in 3 mesi paragonabile a di farmaco ipoglicemizzante; sebbene ci sia ancora bisogno di studi a più lungo termine per confermare tale outcome nel tempo, la terapia non chirurgica è sicuramente in grado di promuovere la riduzione dell’infiammazione sistemica con impatti positivi non solo sul cavo orale, ma sul benessere di molteplici distretti dell’organismo; il trattamento non chirurgico, infine, risulta essere sicuro anche per i pazienti con DMT2 conclamato e compensato da terapie farmacologiche.
Oltre a condividere con il paziente queste informazioni, potrebbe essere d’aiuto indirizzarlo verso fonti corrette attraverso materiale cartaceo o digitale informativo (pubblicazioni, link verso siti di divulgazione di società scientifiche).
CONCLUSIONI
Diabete e parodontite sono legati da una connessione bi-direzionale: il documento congiunto IidP-SID-AMD rappresenta una guida per i professionisti del dentale e diabetologi per l’intercettazione precoce di DMT2 e parodontite, in un’ottica di cooperazione tra le figure medico-sanitarie volta alla salute dei pazienti e alla riduzione dei costi sanitari.
Lo studio dentistico può diventare l’ambiente ideale per realizzare questi atteggiamenti proattivi che conducano a screening per il diabete nei confronti di precise categorie di pazienti nel contesto delle cure della parodontite.
Inserire all’interno del work flow terapeutico la compilazione di un’anamnesi medica dettagliata, dedicare un tempo adeguato a un counseling personalizzato sugli stili di vita e a informare i pazienti circa le connessioni tra salute gengivale e benessere generale sono prerogative per una terapia efficace.
L’interdisciplinarità tra le diverse figure medico professionali costituisce una grande opportunità atta a migliorare la vita dei pazienti: anche l’igienista dentale può dedicarsi in prima linea all’attività di screening precoce del DMT2, dato che ricopre un ruolo da protagonista nella terapia non chirurgica della parodontite, in cooperazione con l’odontoiatra/parodontologo.
Dott.ssa Silvia Musella – Igienista Dentale
Bibliografia:
- Kassebaum, N. J., Smith, A. G. C., Bernabe, E., Fleming, T. D., Reynolds, A. E., Vos, T., …G. B. D. O. H. Collaborators. (2017). Global, regional, and national prevalence, incidence, and disability-adjusted life years for oral conditions for 195 countries, 1990–2015: A systematic analysis for the global burden of diseases, injuries, and risk factors. Journal of Dental Research, 96(4), 380–387.
- Documento Congiunto AMD-SID-SIdP. Diabete e Parodontite. 2021 May.
- JoanneE.Konkel,ConorO’Boyle, Siddharth Krishnan. (2019). Distal Consequences of Oral Inflammation. Front Immunol. 25 June 2019
- Sanz M, Ceriello A, Buysschaert M, Chapple I, Demmer RT, Graziani F, Herrera D, Jepsen S, Lione L, Madianos P, Mathur M, Montanya E, Shapira L, Tonetti M, Vegh D. Scientific evidence on the links between periodontal diseases and diabetes: Consensus report and guidelines of the joint workshop on periodontal diseases and diabetes by the International Diabetes Federation and the European Federation of Periodontology. J Clin Periodontol. 2018 Feb;45(2):138-149.
- Carra MC, Detzen L, Kitzmann J, Woelber JP, Ramseier CA, Bouchard P. Promoting behavioural changes to improve oral hygiene in patients with periodontal diseases: A systematic review. J Clin Periodontol. 2020 Jul;47 Suppl 22:72-89.
- Da Rocha Fernandes J, Ogurtsova K, Linnenkamp U, Guariguata L, Seuring T, Zhang P, Cavan D, Makaroff LE. IDF Diabetes Atlas estimates of 2014 global health expenditures on diabetes. Diabetes Res Clin Prac
- Chapple IL, Bouchard P, Cagetti MG, Campus G, Carra MC, Cocco F, Nibali L, Hujoel P, Laine ML, Lingstrom P, Manton DJ, Montero E, Pitts N, Rangé H, Schlueter N, Teughels W, Twetman S, Van Loveren C, Van der Weijden F, Vieira AR, Schulte AG. Interaction of lifestyle, behaviour or systemic diseases with dental caries and periodontal diseases: consensus report of group 2 of the joint EFP/ORCA workshop on the boundaries between caries and periodontal diseases. J Clin Periodontol. 2017 Mar;44 Suppl 18:S39-S51.
- Sanz M, Herrera D, Kebschull M, Chapple I, Jepsen S, Beglundh T, Sculean A, Tonetti MS; EFP Workshop Participants and Methodological Consultants. Treatment of stage I-III periodontitis-The EFP S3 level clinical practice guideline. J Clin Periodontol. 2020 Jul;47 Suppl 22(Suppl 22):4-60. doi: 10.1111/jcpe.13290. Erratum in: J Clin Periodontol. 2021 Jan;48(1):163.
- Musella S, Masiero S, Roatti S, Ventura E, Brambilla G. Protocol for the interception, treatment and counseling of patients with periodontitis and a potential prediabetic or diabetic condition: a case report. Rivista italiana di igiene dentale. Sept 2021
- Kocher T, König J, Borgnakke WS, Pink C, Meisel P. Periodontal complications of hyperglycemia/diabetes mellitus: Epidemiologic complexity and clinical challenge. Periodontol 2000. 2018 Oct;78(1):59-97.
- Madianos PN, Koromantzos PA. An update of the evidence on the potential impact of periodontal therapy on diabetes outcomes. J Clin Periodontol 2018 Feb;45(2):188-195

Laureata cum laude presso l’Università degli Studi di Pisa nel 2014.
Ha frequentato il reparto di Periomedicina presso L’Azienda Ospedaliera Universitaria Pisana, partecipando alle attività di ricerca.
Socio della Società Italiana di Parodontologia e Implantologia dal 2015 e Responsabile degli Study Club Sidp per Igienisti Dentali nel 2018.
Ha partecipato in qualità di relatore a manifestazioni culturali e incontri per igienisti dentali e odontoiatri. Si occupa degli Study club sidp Varese
Vive e svolge la libera professione a Milano, dedicando particolare attenzione all’attività di counseling e promozione della salute generale in pazienti parodontali e cariorecettivi.
Instagram: @smilecounselingmilano
Facebook: Dott.ssa Silvia Musella-Igienista Dentale





